Синдром гипогонадизма у мужчин
Содержание:
- Совместимы ли гормональные препараты с алкоголем?
- Восстановление потенции и терапия поражения простаты
- О причинах гормонального дисбаланса
- Какие прямые угрозы здоровью женщины приходят вместе с климаксом?
- Симптомы и признаки климакса у женщины
- Гормонозаместительная терапия у мужчин после 40 лет
- Что такое эстроген и прогестерон?
- На что направлена ЗГТ
- Что такое менопауза? Это не болезнь?
- МЕТОДЫ ЛЕЧЕНИЯ
- Пременопауза и менопауза
- Какие физические особенности указывают на проблемы с гормонами
- Восстановление: когда начинать ПКТ
Совместимы ли гормональные препараты с алкоголем?
Любой алкогольный напиток наносит вред организму человека, уровень вреда зависит от количества и качества потребляемого напитка, комбинации, в которых его употребляют
Обратите внимание: любые препараты со спиртным – опасная для здоровья и жизни смесь
Гормональные препараты и алкоголь совмещать запрещено, поскольку последствия могут быть крайне опасными. В составе любого спиртного напитка есть этиловый спирт – вещество, которое по своей природе несет опасность и вред. Токсичность этилового спирта усиливается, если комбинировать его с препаратами, особенно – гормональными. Последствия – нарушения в работе внутренних органов, необратимые процессы в организме, фатальный исход, разнообразные побочные эффекты и негативные последствия.
Восстановление потенции и терапия поражения простаты
Если эректильная дисфункция возникла на фоне инфекции, то здесь никакая «Виагра» не поможет: необходимо убрать основную причину. Бактериальный простатит, как и любая инфекция, лечится антибиотиками. Однако создать необходимую концентрацию лекарственных средств в простате, в очаге инфекции, антибиотикам очень сложно, а иногда и невозможно. Связано это с тем, что в результате воспаления и отечности в простате значительно снижено кровоснабжение. Эффективным будет только комплексное лечение – сочетание медикаментозных препаратов и физиотерапии, улучшающей кровоснабжение предстательной железы, снимающей ее отечность. Врач может назначить такие курсы, как экстракорпоральная магнитная стимуляция, вибромагнитолазерный массаж, синусоидальные модулированные токи, ударно-волновая терапия, озонотерапия. Если врачом было назначено правильное лечение и мужчина выполнял все назначения и рекомендации, то с ликвидацией воспаления в простате бесследно исчезают и нарушения в сексуальной жизни.
О причинах гормонального дисбаланса
У молодых мужчин причины гормонального расстройства связаны со следующими факторами:
- Нарушена работа щитовидной железы, гипофиза, яичек или других желез, ответственных за выработку гормонов. Сбои могут быть обусловлены врожденными патологиями либо приобретенными аномалиями.
- Половые железы перестали нормально вырабатывать гормоны из-за ушибов, опухолевых процессов, воздействия инфекционных возбудителей.
- Токсическое воздействие агрессивных жидкостей, бытовой химии и косметики.
- Асоциальный образ жизни, наличие алкогольной или наркотической зависимости, злостное табакокурение.
У возрастных мужчин главные причины андрогенной недостаточности кроются в том, что снижается функция половых желез, как следствие этого – меньше вырабатывается тестостерона. При этом увеличивается количество эстрогенов (женских гормонов), развивается
ожирение. Образуется порочный круг, когда уменьшение андрогенов приводит к ожирению, что усиливает синтез лептина (гормона жировой ткани), еще больше угнетающий синтез тестостерона.
Вне зависимости от возраста, нарушение выработки гормонов может быть связано со следующими факторами:
- слабая физическая активность;
- сердечно-сосудистые заболевания;
- патологии почек;
- повышенный уровень холестерина и глюкозы;
- нерациональное питание;
- ожирение;
- частые стрессы, бессонница, хроническое утомление;
- перегрев яичек (в том числе – при крипторхизме).
Какие прямые угрозы здоровью женщины приходят вместе с климаксом?
Каждая женщина должна знать, что даже если она и переносит эту перестройку организма достаточно легко, то это не избавляет ее от глубинных и разрушительных процессов, развивающихся от дефицита женских гормонов. Дело в том, что внешние проявления климактерического процесса — это лишь вершина айсберга. Главные опасности заключаются в развитии остеопороза и сердечно-сосудистых заболеваний.
Остеопороз
Остеопороз — это вымывание из костей кальция, приводящее к снижению прочности костной ткани. Нередко этот процесс сопровождается острыми болями в костях и суставах. Особо опасными становятся переломы костей, особенно шейки бедра, запястья, костей позвоночника. Процесс потери костной ткани у женщин протекает значительно быстрее, чем у мужчин. Вследствие переломов около 30% женщин в возрасте теряют трудоспособность.
Сердечно-сосудистые заболевания
Снижение содержания эстрогенов в организме приводит к уменьшению эластичности стенок сосудов. Это прямой путь к развитию ишемической болезни сердца, а в дальнейшем и угроза инфаркта миокарда.
Вывод: пренебрежение к дефициту необходимых гормонов дает разбалансировку организма по очень многим показателям, что неизбежно ведет к потере женщиной формы, снижению жизненной активности и перспективе тяжелых хронических заболеваний.
Симптомы и признаки климакса у женщины
Приливы
Потливость, приливы жара к лицу, шее, груди.
Раздражительность
Все чаще возникает неадекватная раздражительность, резкие смены настроения.
Сухость кожи
Стоя перед зеркалом, вы замечаете, как ваше состояние сказывается на внешности: кожа становится сухой, появляются многочисленные морщины.
Охлаждение к интиму
Не приносит радости и порой становится болезненной интимная близость.
Другие проявления климакса у женщин
- Заметно снижается работоспособность и внимательность.
- Часто болит голова.
- Дает о себе знать сердце.
- Бессонница.
- Потеря осанки, легкости походки, увеличение веса тела
Мучительные симптомы климактерического периода не дают нормально ни работать, ни отдыхать. Нерадостные мысли приходят сами собой
И все это именно тогда, когда у многих женщин наконец-то появляется возможность пожить в свое удовольствие: дети уже подросли, в доме появился достаток, на работе ценят, а мужчины не упускают случая проявить внимание
Времена, когда к климаксу относились как к естественному и непреодолимому процессу миновали. Мы обладаем необходимыми знаниями для того, чтобы побороть его симптомы, и готовы поделиться своим опытом с вами. Тем более, что климактерические симптомы не проходят сами собой.
Гормонозаместительная терапия у мужчин после 40 лет
В США и Западной Европе в последние десятилетия все большую популярность набирает гормональная заместительная терапия у мужчин.
При возрастном снижении уровня тестостерона у мужчин (ниже порогового уровня) им назначают прием анаболических стероидов. Обычно это инъекции тестостерона, реже – тестостероновые пластыри или гели.
Длительность курса очень вариативна – от 1-2 месяцев до пожизненного лечения.
Именно отсюда профессиональные бодибилдеры взяли идею о вечном курсе стероидов.
Для справки:
Физиологическое снижение тестостерона у мужчин начинается в возрасте 40-50 лет.
Стоит отметить, что среди врачей до сих пор нет единого мнения о целесообразности такой методики. Особенно, когда речь заходит о пожизненном применении стероидов.
Существуют как сторонники гормонозаместительной терапии, которые приводят множество научных доводов «за», так и ее противники, у которых также имеется целый арсенал научных доказательств «против».
Ну а пока официальная медицина находится на стадии разработки этого вопроса, профессиональные спортсмены продолжают ставить эксперименты на себе, рискуя своим здоровьем, а иногда и жизнью.
5 2 голоса
Рейтинг статьи
Что такое эстроген и прогестерон?
Эстроген и прогестерон – это гормоны, которые в основном вырабатываются яичниками.
Эстроген вызывает утолщение слизистой оболочки матки, подготавливая ее к возможной имплантации оплодотворенной яйцеклетки. Также гормон влияет на усвоение кальция, стимулирует образование костной ткани и уменьшает ее резорбцию и помогает поддерживать нормальный уровень холестерина в крови. Кроме этого, гормон вызывает утолщение стенки влагалища и увеличение выработки вагинальной смазки.
По мере приближения менопаузы выработка яичниками эстрогена уменьшается. Пониженные или изменяющиеся уровни эстрогена вызывают симптомы менопаузы – приливы жар, сухость влагалища и связанную с этим болезненность при половом акте. Также развиваются остеопороз и атеросклероз.
На что направлена ЗГТ
У женщин старшего возраста гипоэстрогения вызывает снижение памяти, что сказывается на работе. И ЗГТ помогает решать проблему ухудшения умственных способностей. Из-за дефицита костной массы пожилые люди подвержены переломам. У женщины этот риск резко возрастает после наступления менопаузы. Пытаться тоннами принимать кальций бесполезно: он не усваивается на фоне гипоэстрогенного состояния. Если у женщины существует предрасположенность к остеопорозу, то ей ЗГТ жизненно необходима. Классический остеопорозный тип: блондинка-секретарша с чашечкой кофе перед компьютером. Именно такой образ рисуют для учащихся на кафедре для простоты запоминания. Иными словами, это женщина с низкой массой тела, у нее малоподвижная работа, она много пьет кофе и курит.
У второго типа – северных народов (эвенков, чукчей) – генетически тонкие кости, которые в старости легко ломаются. А еще есть семьи, где переломы возникают в нескольких поколениях у людей пожилого и старческого возраста. Если эти группы риска начнут принимать эстрогены, то костная масса у них будет восстанавливаться, а значит, возможность переломов отдалится на значительное время. Кроме остеопороза пожилых женщин поджидают не менее опасные ловушки: ишемическая болезнь сердца, инфаркт миокарда, гипертония.
После наступления менопаузы резко прогрессирует атеросклероз. Единственное, что может защитить в этой ситуации женщину, – это эстрогены, которые замедлят развитие данных болезней. Четко доказано, что при высокой концентрации эстрогенов в крови значительно уменьшаются риски болезни Альцгеймера, рака кишечника. ЗГТ решает проблемы недержания мочи, сухости влагалища, что затрудняет половую жизнь, даже делает ее невозможной. Но больше всего женщина страдает от вегетативной дисфункции, от приливов, когда лицо в секунду становится пунцово-красного цвета, от раздражительности, ночной потливости. Эти климактерические признаки делают пребывание в обществе дискомфортным, даже невыносимым. Есть женщины, которые по 6 — 10 лет мучаются от тяжелого климактерия. И все их страдания снимаются ЗГТ.
Что такое менопауза? Это не болезнь?
Менопауза – это физиологический период жизни для всех женщин, который наступает в среднем в возрасте 51,3 года. Это серьезное потрясение в организме, где снижение выработки эстрогена и прогестерона может привести к появлению множества симптомов, которые ухудшают качество жизни.
 Фазы менопаузы
Фазы менопаузы
Женские половые гормоны, эстрогены и прогестерон в основном вырабатываются фолликулами яичников. Максимальное количество фолликулов находится в яичниках плода, еще в утробе матери. При рождении их число уже меньше, и впоследствии постоянно сокращается.
Примерно к 50 годам функция яичников постепенно прекращается, а баланс и синтез секретируемых гормонов нарушается. Овуляция в яичниках происходит реже или полностью исчезает, что означает, что желтое тело, вырабатывающее прогестерон, больше не формируется, что снижает его уровень в организме. Эстрогены все еще производятся, это приводит к относительному избытку эстрогенов. Следствием процесса становится нерегулярный менструальный цикл и дисфункциональные кровотечения.
Симптомы ранней менопаузы часто возникают еще в предменопаузе. Это вазомоторные симптомы, такие как:
- приливы;
- потливость (особенно ночью);
- сердцебиение;
- головные боли;
- головокружение;
- шум в ушах;
- озноб;
- вздутие живота;
- изменения кровяного давления.
 Головная боль
Головная боль
Также возможны психологические симптомы:
- подавленное настроение;
- беспокойство;
- повышенная раздражительность;
- перепады настроения;
- бессонница или сонливость;
- недостаток энергии;
- снижение либидо.
В этот период женщина часто не связывает вышеуказанные психологические жалобы с надвигающейся менопаузой и поэтому обращается не к гинекологу, а к терапевту. Врач назначает седативные средства или антидепрессанты. Это не правильно: при симптомах менопаузы нужно идти в гинекологическую клинику и лечить гормональные проблемы, а не их последствия.
В 2013 году Британское общество менопаузы (англ. British Menopause Society) рекомендовало врачам консультировать по вопросам здоровья и здорового образа жизни всех женщин около 50 лет. А также для каждой пациентки составлять индивидуальный план лечения в период менопаузы и в последующий период, таким образом обеспечивая более долгую и здоровую жизнь. Подчеркивается, что наибольшая возможность профилактики негативных симптомов – это ранняя менопауза.
Рекомендации Британского общества менопаузы гласят, что даже кратковременное использование гормонов методом ЗГТ в начале менопаузы улучшает настроение и снимает депрессию. В этом случае срабатывает так называемый эффект домино из-за исчезновения вегетативных симптомов и прямого антидепрессивного эффекта. Психиатрическое консультирование рекомендуется женщинам, страдающим жесткой депрессией или когда нет улучшения после лечения гормонами.
С годами запасы фолликулов истощаются, и вырабатывается все меньше и меньше эстрогена, поэтому на основе обратной связи гипофиз выделяет еще больше фолликулостимулирующих (ФСГ) и лютеинизирующих (ЛГ) гормонов. Даже стимулированный яичник перестает выделять половые гормоны (эстроген и прогестерон) – наступает менопауза.
В среднем через 3-5 лет после наступления менопаузы промежуточные симптомы включают урогенитальные расстройства:
- сухость влагалища;
- зуд;
- болезненный половой акт;
- опускание влагалища;
- частое и болезненное мочеиспускание;
- рецидивирующие инфекции мочевыводящих путей;
- недержание мочи.
 Частое и болезненное мочеиспускание
Частое и болезненное мочеиспускание
Атрофия соединительной ткани и нарушение синтеза коллагена приводят к выпадению волос, переломам ногтей, истончению и сухости кожи, болям в костях и суставах. Эти признаки относятся к симптомам позднего климакса, остеопорозу, сердечно-сосудистым заболеваниям, старческой деменции (слабоумию).
Этот период каждая женщина переносит индивидуально. Поскольку основной причиной этих симптомов является недостаток половых гормонов, наиболее эффективным лечением для улучшения качества жизни женщины будет лечение гормонами. В гинекологии для уменьшения симптомов дефицита эстрогена применяется комбинация эстрогена (E) и эстрогена / прогестина (E / P).
МЕТОДЫ ЛЕЧЕНИЯ
Лечение АГА прежде всего нацелено на увеличение волосяного покрова кожи головы и предотвращение истончения и поредения волос в будущем. На ранних стадиях оно эффективнее, поскольку изменения волосяных фолликулов не носят необратимого характера.
Существуют как терапевтические, так и хирургические методы восстановления роста волос при АГА: прием модификаторов биологических реакций, гормональных и негормональных антиандрогенов, блокаторов 5α-редуктазы и трансплантация волос.
Так, примером патогенетических средств лечения АГА являются препараты растительного происхождения, получаемые из листьев оливкового дерева, вытяжки из корня лопуха, крапивы двудомной, у женщин – некоторые оральные контрацептивы и спиронолактон.
Радикальным методом восстановления волос при АГА является трансплантация собственных волосяных фолликулов. Принцип хирургического лечения заключается в перемещении андрогеннезависимых терминальных волосяных фолликулов из не подверженной облысению затылочной зоны в участки андрогензависимого поредения. Пересадка волос – это успешный метод лечения АГА с долговременным эффектом. Тем не менее естественное прогрессирование облысения будет продолжаться, и могут потребоваться последующие пересадки, чтобы трансплантированный участок не оказался окруженным кожей, лишенной волос.
Среди наружных методов коррекции АГА упомянем классический миноксидил и ставшие популярными в последнее десятилетие трехфазные комплексы, содержащие «золотую троицу»: вазодилататор эпигенин, трипептидный фактор роста волос и олеаноловую кислоту. Последняя особенно важна при АГА, так как ингибирует 5α-редуктазу. Применяются эти средства по разным схемам в зависимости от стадии процесса. Одним из наиболее терапевтически успешных представителей этого класса препаратов является ДЕКОПИЛЛ/DEKOPILL от медицинской компании Charismo (Даллас, США).
Пременопауза и менопауза
Когда яичники перестают вырабатывать яйцеклетки (обычно это случается ближе к 50 годам), происходит скачок в производстве женских половых гормонов. Это ведет к изменениям в состоянии женщины (ночная потливость, приливы, перепады настроения) и корректировке линии силуэта (формы становятся более округлыми, происходит перераспределение жировой клетчатки).
В этот период женщина, как правило, начинает замечать первые признаки возраста – морщины, птоз, снижение эластичности кожи и ее способности к удержанию влаги. Это связано со снижением гормональной активности, уменьшением общего уровня эстрогенов. Вновь может обостриться акне – это связано с тем, что тестостерон стимулирует сальные железы производить кожное сало. Клинически доказанные изменения, связанные со старением кожи, включают в себя истончение кожи и атрофию, потерю эластичности, сухость, плохое заживление. Исследования показали, что до 30 % коллагена (как типа I, который придает упругость, так и типа III, который способствует эластичности кожи) теряется в первые 5 лет после менопаузы, общий уровень коллагена снижается в среднем на 2 % в постменопаузе в течение 15 лет.
В то время как содержание коллагена быстро уменьшается с увеличением постменопаузы, некоторые исследования показывают, что женщины, которые начинают прием гормонозаместительной терапии (ГЗТ) с эстрогеном, повышают таким образом содержание коллагена в коже на 6,5 %. Таким образом, гормонозаместительная терапия может использоваться как профилактическое средство для женщин с низким уровнем коллагена.
Кроме того, имеются данные о положительном изменении содержания коллагена в коже у женщин в постменопаузе, получающих эстрадиол местно в виде патчей на живот и бедренную кость. Была отмечена сильная корреляция, свидетельствующая о том, что изменения в ответ на эстроген-терапию зависят от исходного уровня коллагена, и дальнейшего увеличения производства коллагена не происходит, когда его «оптимальный» уровень в коже достигнут. Это исследование особенно примечательно, поскольку показывает, что существует некое терапевтическое окно, в котором прием эстроген-ГЗТ может оказать максимальный эффект в стимулировании нового коллагена.
Эстроген-ГЗТ может также помочь женщинам, страдающим сухостью кожи, за счет уменьшения потери трансэпидермальной воды. В исследовании, проведенном Pirard-Franchimont и соавт., говорилось, что водоудерживающая способность рогового слоя у женщин, получавших, гормонозаместительную терапию была сравнительно выше.
Использование местных гормональнозаместительных препаратов эстрогена показало увеличение толщины эпидермиса в постменопаузе.
Подкожный жир также имеет важное значение, когда речь идет о необходимости сохранения молодости, и распределение жира – это еще одна область, где половые гормоны играют жизненно важную роль.
В постменопаузе снижение эстрогена и андрогенов приводит к накоплению центрального жира. В исследовании, проведенном Dieudonne и соавт., было обнаружено в два раза большее скопление адипоцитов в области живота, чем в подкожной клетчатке.
Широко известно, что менопауза приводит к изменению гормонального статуса, метаболизма и липидного профиля. В исследовании Mesalić и соавт. анализировалось влияние менопаузы на концентрацию липидов, липопротеинов и влияние эстрадиола, прогестерона, ФСГ, ЛГ на липидный профиль. Ученые установили, что в климактерическом периоде женщины имели более высокие, но недостоверные (р> 0,05) концентрации общего холестерина, ЛПОНП, ЛПНП и триглицеридов, чем женщины с регулярными менструациями. Концентрация HDL была значительно ниже у женщин в период менопаузы, чем у женщин с регулярной менструацией (р <0,05). Кроме того, концентрация аполипопротеина B была значительно выше у женщин в менопаузе (р <0,05), но концентрации аполипопротеина и липопротеина были ниже (р> 0,05). Концентрация эстрогена имела значительную отрицательную корреляцию с ЛПОНП и триглицеридами (р <0,05) и значимую положительную корреляцию с ЛПВП (р <0,05) у женщин в менопаузе. Концентрация прогестерона не показала никакой корреляции с концентрацией липидов и липопротеинов в менопаузе. Ученые заключили, что менопауза приводит к изменению липидного профиля за счет снижения HDL и повышения уровня аполипопротеина В, тем самым увеличивая риск развития сердечно-сосудистых заболеваний. Эти изменения в свою очередь были вызваны снижением концентрации эстрогена в период менопаузы.
Какие физические особенности указывают на проблемы с гормонами
Угри и прыщи
Повышенная жирность кожи, появление угрей и прыщей связаны с повышенным влиянием тестостерона на кожу. В результате этого увеличивается активность сальных желез. Клетки кожи начинают быстро делиться и отмирают. Кожа покрывается толстым слоем чешуек, мешающих отделению кожного сала. Сальные железы закупориваются — появляются угри, а затем, при присоединении инфекции, прыщи.
Если уходовые процедуры не помогают от угрей, идите к дерматологу: он назначит лечение, в том числе препараты, уменьшающие чувствительность кожи к андрогенам.
Появление угрей и прыщей в подростковом возрасте связано как раз с активным синтезом тестостерона в этот период. В большинстве случаев проблема решается сама собой с окончательным становлением гормонального статуса. Но если прыщи образуются один за другим, сливаются в большие гнойники и оставляют после себя рубцы и впадины на коже, лучше сразу обратиться к врачу.
Андрогенное облысение
По статистике, почти 90 % взрослых мужчин сталкиваются с андрогенной алопецией (облысением). Считается, что к 30 годам признаки облысения можно обнаружить у 20 % мужчин. К 50-летнему возрасту у половины мужского населения волосы на макушке заметно редеют и образуется лысина.
Причина андрогенной алопеции — повышение уровня свободного тестостерона в крови и увеличение чувствительности фолликулов волос к действию мужских половых гормонов. Причем последний фактор передается по наследству, поэтому если у отца была лысина, вероятность потери волос у сына максимальна.
Выпадение волос на голове в молодом возрасте — повод обратиться к врачу и проверить андрогенный профиль. К слову сказать, если растительность редеет на подбородке, в подмышечных впадинах и на лобке — это сигнал о снижении уровня тестостерона.
Проблемы с эрекцией
Низкий уровень тестостерона — одна из частых причин эректильной дисфункции. Тестостерон отвечает за либидо и кровенаполнение полового члена, а постепенное снижение уровня гормона приводит к потере сексуального интереса, ослаблению и исчезновению спонтанных утренних эрекций и недостаточной твердости пениса во время секса. Если заметили что-то подобное — пора обратиться к андрологу-урологу и проверить тестостерон.
Растут грудь, живот и бедра
Жировая ткань — огромный эндокринный орган, в котором синтезируются женские половые гормоны. Чем больше жира, тем больше образуется эстрогенов, а они, в свою очередь, вызывают рост молочных желез и феминизирует мужскую фигуру.
Снижение влияния тестостерона приводит к преимущественному отложению жира в области живота и вокруг внутренних органов брюшной полости (висцеральному ожирению), этому сопутствует метаболический синдром. Если у мужчины талия больше 94 см, высока вероятность того, что у него есть висцеральное ожирение и в скором будущем у него разовьются сахарный диабет второго типа, атеросклероз или гипертоническая болезнь, чреватые инсультами и инфарктами.
Отсутствие талии, вызывающая зависть у девушек грудь и округлые бедра у мужчины — повод для анализа крови на тестостерон и эстрогены.
Восстановление: когда начинать ПКТ
Зависит от того, какие стероиды вами использовались: сам препарат и его эфир. Чтобы знать более точно, когда начинать послекурсовую терапию: в идеальном варианте сдать анализы: тестостерон общий, эстрадиол, пролактин (минимум), печеночные ферменты, общий анализ крови. Подойдите к этому шагу более ответственно. Если говорить в средних цифрах, то это будет выглядеть следующим образом:
После использования тестостерон пропионат: спустя 10 дней от крайней инъекции, тестостерон фенилпропионат: 12-14 дней от окончания курса. После тестостерон энантат (ципионат): спустя 16-18 дней после крайней инъекции. Если же вы использовали сустанон: начинать ПКТ следует спустя 14-18 дней. Повторюсь: в идеале сдать анализ на общий уровень тестостерона, чтобы понимать, когда пора начать процесс восстановления. Если вы решаете, что использовать в качестве основного препарата для послекурсового восстановления: прочитайте статью кломид или тамоксифен.
Принимать гонадотропин хорионический на ПКТ, как основной препарат, тоже является утопией. Это не грамотно и неправильно. О том, как и когда применять ХГЧ читайте в данной статье. Если у вас возникают вопросы по этапу восстановления, вы можете всегда написать мне через контакты.
Важный момент: используйте только проверенные фирмы препаратов для ПКТ, потому как пустой Кломид или Тамоксифен вас не восстановят, а то и более: затянут вас больше в гормональную яму. Второй очень интересный пример (анализы прилагаю), когда восстановление начато очень рано, что привело к тому, что вы видите на анализах:
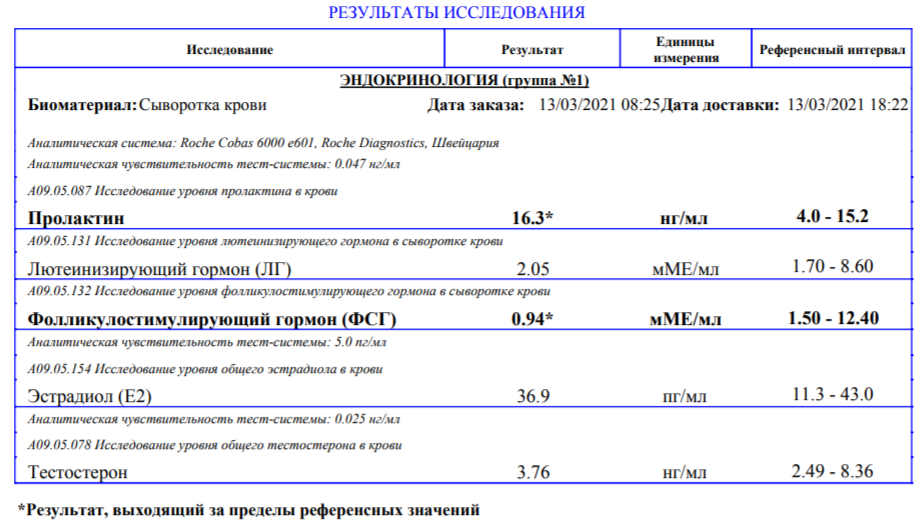
Результат неграмотно проведенного ПКТ. Антиэстрогены использовались слишком рано, когда экзогенный тестостерон был еще высок.
Также, на данный результат послекурсового восстановления повлиял не только неграмотный выбор времени начала ПКТ, а также сомнительная по качеству фирма кломифен цитрата. В результате был куплен аптечный кломид: клостилбегит, который по отзывам моих клиентов и результатов анализов являлся рабочим на все 100%. Для составления плана восстановления пишите в любой из мессенджеров.
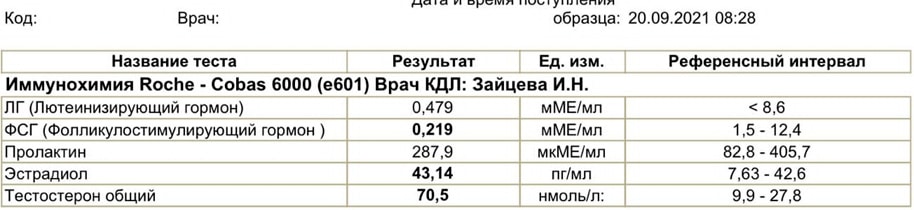
Достаточно показательный вариант неграмотного выбора времени для ПКТ. Длительность курса 11 недель, нандролон (дека) 250 мг, а также сустанон 250 мг в неделю. 27 августа были последние инъекции. ПКТ человек начал с 10 сентября, принимал клостилбегит (уже ошибка в выборе дня начала восстановления), по анализам также видно, что еще на 20 сентября уровень тестостерона большой. Обратился ко мне за помощью в грамотном восстановлении. Решение было очевидным: полная отмена кломида, пока тестостерон не вернется в низы референтных значений, после начать применять клостилбегит и дополнительные препараты, корректируя при этом уровни эстрадиола и пролактина.

Пример анализов, при которых можно смело начинать послекурсовое восстановление
