Ягодичные мышцы это больше, чем просто подушки для сидения
Содержание:
- Лечение
- Что такое энтезопатия
- КЛИНИЧЕСКАЯ КАРТИНА.
- Строение ягодичных мышц
- Лечение
- Какие препараты применяют при блокаде грушевидной мышцы?
- Клиническая картина синдрома грушевидной мышцы
- Комплекс упражнений с малым (теннисным) мячом
- Клинически значимая анатомия
- Диагностика
- Расхождение костей при беременности и родах
- Как выбрать платье на выпускной 2017
- Комплекс упражнений с использованием гимнастических скамеек
- Как происходит увеличение ягодиц
Лечение
На всех этапах обследования — от сбора жалоб до неврологического осмотра — доктор должен иметь в виду возможность наличия у пациента СГМ. Раннее выявление данной патологии и вовремя начатое консервативное лечение (нестероидные противовоспалительные препараты (НПВП), миорелаксанты, холод и покой) — залог успешности терапии . По данным литературы, положительный исход в таком случае достигается у 79 % пациентов.
НПВП и парацетамол являются препаратами выбора для лечения БНЧС и СГМ . Пациенты, принимающие НПВП, по сравнению с теми, которые принимали плацебо, отмечали значительное снижение боли уже через неделю лечения .
Миорелаксанты, наряду с НПВП, являются одной из наиболее часто назначаемых групп препаратов при СГМ. В исследовании Browning было показано, что пациенты, принимающие миорелаксанты, отмечали пятикратное ослабление симптомов уже на 14-й день в отличие от группы плацебо .
Несколько исследований было посвящено роли наркотических анальгетиков при хронической мышечно-скелетной боли . Был показан их эффект в контроле сильной, трудно купируемой боли, однако было отмечено, что из-за высокого риска развития побочных явлений, таких как запоры, общая седация и другие, они показаны для краткосрочного применения.
Самым быстрым и эффективным методом купирования боли, воспаления и отека при СГМ являются инъекции глюкокортикоидов (ГК) непосредственно в брюшко мышцы . ГК оказывают противовоспалительное и противоотечное действие непосредственно в тканях, тем самым прерывая порочный круг «боль — спазм — воспаление», а также обладают ремиелинизирующим эффектом при локальных аутоиммунных поражениях периферических нервов. Высокой эффективностью и продолжительностью действия характеризуется препарат Депос — пролонгированный инъекционный двухкомпонентный ГК. Депос состоит из двух солей бетаметазона. Входящая в его состав быстрорастворимая соль бетаметазона натрия фосфат (2,63 мг) быстро абсорбируется из места введения, что обеспечивает скорое начало терапевтического действия (через 20–40 мин после введения), а микрокристаллическая депо-фракция бетаметазона дипропионат (6,43 мг) медленно абсорбируется из депо, которое образуется в месте инъекции, и обусловливает длительное действие препарата (до 4 недель) и противовоспалительный эффект.
Депос оказывает выраженное противовоспалительное и противоаллергическое действие за счет торможения высвобождения интерлейкинов-1 и -2, гамма-интерферона из лимфоцитов и макрофагов, медиаторов воспаления; индуцирования образования липокортинов; снижения метаболизма арахидоновой кислоты.
Основные свойства Депоса :
— по противовоспалительной активности Депос в 25–40 раз превышает гидрокортизон, а метилпреднизолон — в 5–8 раз;
— продолжительность действия Депоса до 4 недель;
— высокая эффективность при малой дозе;
— способность дольше находиться в кровяном русле в не связанном с белками плазмы состоянии;
— отсутствие минералокортикоидного эффекта (отсутствует задержка натрия, жидкости, обострение артериальной гипертензии, сердечной недостаточности);
— по профилю безопасности молекула бетаметазона считается наиболее легко переносимой среди всех ГК.
Существует несколько вариантов введения, по данным исследования, не отличающихся по эффективности . К 20 мл 0,5% раствора новокаина добавляют 1 мл препарата Депос. В положении пациента лежа на животе определяют три ориентира: верхняя задняя ость подвздошной кости, седалищный бугор и большой вертел; соединяют эти точки и проводят биссектрису угла; иглу медленно вводят между нижней и средней частью биссектрисы на глубину 40–60 мм до упора в крестцово-остистую связку.
Альтернативной методикой локальной терапии СГМ является наложение на 20–30 мин компрессов с димексидом, анестетиками и ГК на область компрессии и воспаления нерва. Димексид обеспечивает транспорт анестетика и ГК через кожные покровы, кроме того, сам оказывает противовоспалительное действие.
Важным немедикаментозным методом воздействия является мануальная терапия, включающая мягко-тканные техники, миофасциальный релиз и техники, направленные на мышечное растяжение .
Что такое энтезопатия
Энтез — это место, где сухожилия соединяются с костью. Оно есть в коленном, плечевом, тазобедренном суставах и других частях опорно-двигательного аппарата. Когда сухожилия воспаляются, образуется патология под названием энтезопатия — недостаточность сцепления костной ткани и сухожилия.
Существует различные причины энтезопатии:
- недостаток кальция в организме;
- поражения аутоиммунного характера;
- повышенные нагрузки на опорно-двигательный аппарат;
- врожденные аномалии (остеопороз);
- множественные микротравмы.
Фоном, на котором наиболее вероятна энтезопатия суставов, являются дегенеративно-дистрофические изменения, происходящие в тканях после 45 лет. Симптомы этого заболевания — локальные боли в зоне энтеза, усиливающиеся при возрастании нагрузок и сопротивлении движению. Постепенно они становятся устойчивыми, ноющими, в пораженных местах образуются костные выросты, отек.
Чаще всего страдают нижние конечности, в частности ахиллово сухожилие, стопа, пятка (пяточная шпора), связки и суставной хрящ наколенника, коленный сустав. Но бывают воспалительные процессы в суставах верхних конечностей — локтевом и плечевом.
Энтезопатия коленного сустава распространена среди активных людей, в частности спортсменов, танцоров, штукатуров, лиц, занятых монотонным или тяжелым физическим трудом, а также женщин пожилого возраста, страдающих ожирением. Ярким симптомом энтезопатии суставов этого вида является хруст в коленях при долгом сидении в неудобной позе. При энтезопатии коленного сустава под названием «гусиная лапка» страдают сухожилия мышц в подколенной ямке, поэтому может возникнуть хромота.
КЛИНИЧЕСКАЯ КАРТИНА.
Остеохондропатия головки бедренной кости возникает у детей в возрасте 5—10 лет, но возможны случаи заболевания в более раннем и более позднем возрасте. Как правило, поражается один, чаще правый, сустав, но при этом нередко меньшая степень остеохондропатических изменений выявляется и в другом суставе, которые могут подвергаться обратному развитию, не проходя всех стадий. Типичный двусторонний процесс встречается в 7—10% случаен, но, как правило, он развивается не одновременно . Мальчики заболевают в 4—5 раз чаще девочек.
Клиника болезни Пертеса описана многими авторами, но до сих пор поздняя диагностика встречается нередко. Основной причиной поздней диагностики заболевания является слабая выраженность симптомов, продолжительные периоды безболезненного течения после появления и исчезновения первых болей.
Самыми ранними и частыми признаками болезни Пертеса являются боль и хромота. Однако в определенном проценте случаев боль отсутствует. Локализация болей непостоянная: у 65,9% больных она возникает в области тазобедренного сустава, у 12,4% больных — в коленном суставе, у 10,6% —во всей нижней конечности . Иногда дети жалуются на чувство стягивания в области большого вертела, где определяется выраженный, плотный, ограниченный отек.
Хромота в начале заболевания может быть результатом боли и контрактуры сустава, а позже следствием снижения высоты эпифиза, легкого подвывиха бедра и слабости ягодичных мышц. Наиболее часто при болезни Пертеса наблюдается ограничение внутренней ротации бедра — у 87,7—91,2% детей, несколько реже — ограничение наружной ротации сгибания — у 35,9%, приведения — у 30,9%. У 55% детей формируется сгибательная и наружно-ротационная контрактура .
Атрофия мышц относится к ранним и постоянным симптомам; она более всего заметна в области ягодичных мышц и мышц бедра. В ряде случаев на фоне лимфостаза, утолщения кожи и подкожной клетчатки она может быть малозаметной. Симптом Александрова, как правило, бывает положительным. Могут иметь место выраженные вегетативно-сосудистые расстройства, которые более заметны при одностороннем процессе. К ним относятся бледность и похолодание стопы, снижение температуры конечности на 0,5—2°С, меньшая выраженность капиллярного пульса в области пальцев стопы, морщинистая кожа подошвы (кожа прачки), замедление биологической и гидрофильной проб, асимметрия реакции потоотделения по Минору, нарушения кровообращения во всей конечности в сравнении со здоровой, выявляемое при радиоизотопном исследовании .
Острое начало болезни Пертеса встречается в 0,4—6% случаев, с подъемом температуры и воспалительным сдвигом в крови . Однако и у детей с обычным течением нередко наблюдается субфибрильная температура, повышение СОЭ до 23—34 мм/ч, лейкоцитов до 109/л, лимфоцитов до 45—54% .
Строение ягодичных мышц
Все мышцы ягодичной области имеют достаточно простую структуру и выполняют одинаковые функции (с небольшими отличиями для каждой мышцы). Группа представлена тремя типами ягодичных мышц:
- Большой – занимает почти весь массив.
- Средней – лежит выше большой, ближе к поясничной части.
- Малой – находится под большой ягодичной мышцей.
Ягодичные мышцы
Несмотря на особенности строения, все мышцы ягодиц работают как единый механизм. Это делает группу достаточно сильной и выносливой (для максимальной нагрузки ягодиц требуется работа с большими весами в отказ).
Большая ягодичная мышца
Большая ягодичная мышца Анатомически, большая ягодичная мышца формирует почти весь массив, определяет форму и основной объем. Является объектом фокусирования для большинства женщин в фитнесе и бодибилдинге. Выполняет функции:
- Разгибание туловища (после наклона).
- Поворот бедра наружу.
- Принимает участие в разгибании бедра.
- Помогает стабилизировать тело в положении стоя.
Средняя ягодичная мышца
Средняя ягодичная мышца Средняя ягодичная мышца по строению похожа на треугольник. Располагается сразу над большой ягодичной, лучше видна при осмотре сбоку. Из-за анатомических особенностей среднюю ягодичную мышцу часто называют «верхней». К основным функциям относят:
- Отведение бедра в сторону.
- Участие в выпрямлении туловища.
- Вращение бедра наружу и внутрь.
Малая ягодичная мышца
Малая ягодичная мышца Малая ягодичная мышца – относится к глубоким мышцам, потому ее практически невозможно нагрузить отдельно. Имеет треугольную форму, как и средняя, но отличается малыми размерами. Из функций участвует в:
- Отведении бедра.
- Выпрямлении туловища.
Другие мышцы ягодичной области
Помимо трех ягодичных мышц, к этой области часто относят внутреннюю группу мышц таза, которая представлена:
- подвздошнопоясничной мышцей;
- малой поясничной;
- грушевидной;
- внутренней запирающей;
- копчиковой.
Все они помогают ягодичным мышцам выполнять анатомические функции, распределяя нагрузку. Потому не рассматриваются в качестве отдельного объекта для тренировок.
Лечение
Сначала вы должны найти причины ингибирования или слабости СЯМ и поработать с этим, а затем попытаться ее активировать.
Публицисты и коллеги описывают прогрессивную программу тренировок по усилению СЯМ.
- Упражнения без весовой нагрузки и базовые упражнения с весовой нагрузкой, такие как упражнение «моллюск», отведение бедра лежа на боку, отведение бедра в положении стоя и базовые упражнения на равновесие в одной ноге. Переход к следующей ступени осуществляется, когда пациент может удерживать положение своего таза стоя одной ноге в течение 30 секунд.
- Упражнения с весовой нагрузкой и постепенное добавление упражнений на устойчивость путем (1) горизонтального перемещения центра тяжести с помощью шаговых и/или прыжковых упражнений на одной ноге; (2) уменьшения ширины основания опоры; (3) увеличение высоты центра тяжести путем подъема рук и/или гирь, или (4) выполнения упражнений на неустойчивых поверхностях.
- Осуществление движений в тех паттернах, которые специфичны для конкретного вида спорта.
Какие препараты применяют при блокаде грушевидной мышцы?
Блокада при синдроме грушевидной мышцы подразумевает введение в воспаленную область растворов анестетиков, стероидных гормонов, либо коктейля из этих средств. Наиболее часто применяются следующие препараты:
- новокаин;
- лидокаин;
- дипроспан;
- дексаметазон.
Новокаин (прокаин) и лидокаин – препараты для местной анестезии с умеренной активностью. Хорошо всасываются мышечной тканью, быстро действуют (уже через 5-15 минут пациент отмечает облегчение состояния). Нередко становятся причиной аллергических реакций, поэтому перед применением их следует провести кожную пробу на повышенную чувствительность к действующему веществу. Новокаиновые и лидокаиновые блокады применяются при преимущественно травматической природе синдрома. Однако помимо снижения чувствительности тканей лидокаин помогает и немного уменьшить воспаление за счет снижения выброса из тканей веществ, активизирующих воспалительный процесс.
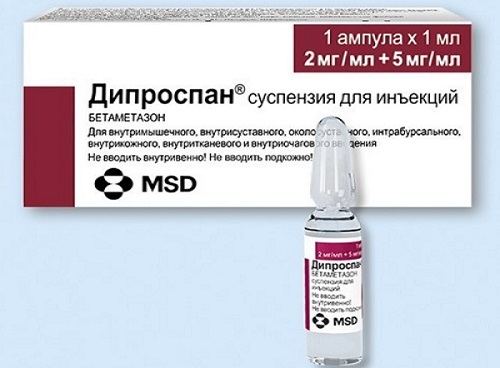
Дексаметазон и дипроспан (бетаметазон) – синтетические глюкокортикоидные гормоны, или гормоны коры надпочечников. Обладают мощным противовоспалительным и сосудосуживающим эффектами, поэтому используются при наличии у больного явных признаков воспалительного процесса в грушевидной мышце. В считанные минуты после попадания в пораженную область они снижают интенсивность боли и уменьшают отек тканей, что приводит к улучшению состояния человека. Введение этих препаратов безболезненно, зачастую не требует проведения местной анестезии, а эффект продолжителен – достигает 4-6 недель и более.

Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
Клиническая картина синдрома грушевидной мышцы
К локальным симптомам относятся:— тянущая, ноющая, «мозжащая» боль в ягодице, в тазобедренном (ТБС) и крестцово-подвздошном суставах, усиливающаяся в положении стоя, при ходьбе, при приведении бедра и в полуприседе на корточках;в положении лежа, в положении сидя с разведенными ногами боль немного стихает;если хорошо расслабить большую ягодичную мышцу, под ней можно прощупать плотную, болезненную при натяжении грушевидную мышцу (симптом Бонне–Бобровниковой);- в точке грушевидной мышцы на задней поверхности ноги появляется боль при перкуссии (симптом Виленкина);проявляется болезненность седалищной ости при интенсивной скользящей пальпации от седалищного бугра медиально вверх;- нередко тоническое напряжение грушевидной мышцы может сочетаться с подобным состоянием прочих мышц тазового дна – внутренней запирательной, копчиковой, леватора ануса и других, в таких случаях говорится о синдроме тазового дна.- Синдром грушевидной мышцы почти всегда сопровождают легкие сфинктерные нарушения: перед началом мочеиспускания возникает небольшая пауза.
Симптомами компрессии седалищного нерва и сосудов в подгрушевидном пространстве являются:• боли при компрессии седалищного нерва имеют тупой, «мозжащий» характер с присутствующей вегетативной окраской (ощущения одеревенения, зябкости, жжения);• происходит иррадиация боли по всей ноге или же преимущественно по зоне иннервации малоберцового и большеберцового нервов;• провоцирующими факторами сдавления являются стрессовые ситуации, перемена погоды, переохлаждение, тепло;• иногда происходит снижение ахиллова рефлекса, поверхностной чувствительности;• если вовлечены преимущественно волокна, формирующие большеберцовый нерв, боль начинает локализоваться в задней группе мышц голени: при ходьбе, при пробе Ласега; также болезненность отмечается в икроножной и камбаловидной мышцах.{banner_st-d-2}
Симптомами компрессии сосудов седалищного нерва и нижней ягодичной артерии являются:• резкий спазм сосудов ноги, который приводит к перемежающейся хромоте: пациенту при ходьбе приходится останавливаться, садиться, ложиться;• кожа на ноге бледнеет;• после отдыха больной способен продолжить ходьбу, но вскоре тот же приступ повторяется.Мануальные тесты при диагностике синдрома грушевидной мышцы• Болезненность, возникающая при пальпации верхневнутренней области большого вертела бедренной кости (на месте прикрепления грушевидной мышцы).• Болезненность, возникающая при пальпации нижнего отдела крестцово-подвздошного сочленения (на проекции места прикрепления грушевидной мышцы).• Воспроизведение боли при пассивном приведении бедра и его одновременной ротации внутрь (симптом Бонне–Бобровниковой).• Тест на исследование крестцово-остистой связки, который позволяет одновременно диагностировать состояние подвздошно-крестцовой и крестцово-остистой связок.• При поколачивании с больной стороны ягодицы возникает боль и распространяется по задней поверхности бедра.• При ударе по нижнепоясничным или верхнекрестцовым остистым отросткам молоточком (сложенными пальцами) происходит сокращение ягодичных мышц (симптом Гроссмана).
План мануального и кинезотерапевтического лечения и алгоритм манипуляций1. Дифференцированный массаж пояснично-крестцовой области, таза, нижней конечности, живота.2. Постизометрическая релаксация (ПИР) мышц поясницы, таза и нижней конечности, особенно ишоикруральной группы.3. Лечебная гимнастика: упражнения по Уильямсу, коррекция постурального мышечного дисбаланса, формирование оптимального двигательного стереотипа.Рекомендуемые точки акупрессуры (ТА): V25 да-чан-шу – между L4 и L5 на 1,5 цуня; V26 гуань-юань-шу – между L5 и S1 на 1,5 цуня; V31-34 ба-ляо – крестцовые отверстия; VB29 цзюй-ляо – посередине между большим вертелом и передней верхней остью.
Комплекс упражнений с малым (теннисным) мячом
Упражнения с малым мячом чаще всего применяются для групп младших школьников. Чтобы заинтересовать детей и вовлечь их в тренировочный процесс, перед общеукрепляющими упражнениями можно провести несколько игровых.

Например:
- подброс мяча вверх с последующей ловлей двумя руками;
- то же действие с ловлей одной рукой;
- подброс с совершением полного оборота перед тем, как словить мяч.
-
Изначально следует занять положение сидя, вытянуть ноги пред собой на полу,
при этом руки разведены в стороны, в левой руке находится мяч. Занимающийся приподнимает ноги над полом, не сгибая их, и перекладывает мяч из левой руки в правую под приподнятыми ногами, затем опускает ноги и возвращается в изначальное положение. Упражнение необходимо проделать 6-8 раз. -
Начинать упражнение следует стоя
, расположив пятки вместе, носки разведя врозь, руки удерживают мяч у груди. Занимающийся поднимает руки с мячом над головой, встает на носки и прогибается в пояснице, возвращается в исходное положение, затем выполняет наклон вперед с одновременным касанием пола мячом в вытянутых вниз руках, после чего вновь принимает исходное положение. Выполнить упражнение следует – 6-8 раз. -
Начинать упражнение следует стоя, расположив ноги на ширине плеч
и свободно опустив руки. Мяч находится в левой руке. Сначала следует вдохнуть и встать на носки, руки завести вверх, описав дуги через стороны, и переложить мяч из левой руки в правую, затем опустить руки и встать на всю поверхность стопы. Таким же образом следует передать мяч из правой руки в левую. Количество повторений для данного упражнения 6-8 раз. -
В начале упражнения следует встать и зажать мяч между ступнями
, а затем сделать 10-20 прыжков на месте, не выпуская мяч.
Клинически значимая анатомия
Начало мышцы
Ягодичная или латеральная поверхность подвздошной кости, между задней и передней ягодичными линиями и ягодичным апоневрозом. Это большая область, простирающаяся от гребня подвздошной кости вверху до седалищной вырезки внизу.
Прикрепление мышцы
СЯМ разделена на три части, напоминая дельтовидную мышцу плечевого сустава.
- Волокна задней части, направляющиеся вперед и вниз.
- Волокна средней части, направляющиеся вниз.
- Волокна передней части, направляющиеся назад и вниз. Все волокна объединяются, образуя уплощенное сухожилие, которое прикрепляется к задней и латеральной части верхнего отдела большого вертела бедренной кости.
Иннервация
СЯМ иннервируется верхним ягодичным нервом (корешки L4, L5 и S1). Кожная иннервация в основном обеспечивается за счет L1 и 2.
Диагностика
Лабораторная диагностика
Лабораторные исследования, показанные только в том случае, если диагноз неясен, могут включать в себя проведение клинического анализа крови и мочи, а также определение скорости оседания эритроцитов, С-реактивного белка, ревматоидного фактора, антител к циклическому цитруллинированному пептиду и антинуклеарных антител. Эти тесты полезны при рассмотрении патологии брюшной полости и таза, что может проявляться в виде боли в паху вследствие рака толстой кишки, дивертикулита, простатита, сальпингита, почечных камней, аппендицита и абсцесса поясничной мышцы.
Визуализация
Рентгенологическая диагностика
- Как правило, это не показано при заболеваниях мягких тканей, однако рентгенография может быть использована в качестве начального исследования при подозрении на другую костную патологию (например, свободные тела, остеит лобковой кости) или при наличии «красных флагов».
- У ребенка или подростка с болью в тазобедренном суставе следует исключить смещение эпифиза головки бедренной кости.
Ультразвуоквовая диагностика
- Ультразвуковое исследование (УЗИ) является неинвазивным и доступным методом оценки повреждений мышц и сухожилий. В этом случае обычно обнаруживают утолщение сухожилия.
- Бурсит ППМ связан с избыточным количеством жидкости в подвздошной подвздошной бурсе, которая обычно визуализируется при проведении УЗИ.
- УЗИ позволяет динамически оценить мышцу, и следовательно, выявит любое «защелкивание» сухожилия, которое может присутствовать у таких пациентов.
- УЗИ используется для наведения иглы при инъекциях лидокаина и кортикостероидов (см. ниже).
- Не всегда оптимальный диагностический метод, поскольку его точность сильно зависит от навыков специалиста.
Магнитно-резонансная томография
- В настоящее время МРТ является «критериальным стандартом» при оценке симптомов, связанных с тазобедренным суставом и тазом. В одном исследовании, в котором рассматривалась визуализация для определения причины боли в тазобедренном суставе у спортсменов, сравнивались рентгенограммы, радионуклидные снимки костей и МРТ. Результаты показали, что МРТ является наиболее чувствительным методом визуализации.
- Обеспечивает наиболее точную оценку состояния сухожилия ППМ и бурсы.
Результаты МРТ при оценке мышечно-сухожильных повреждений:
- Спин-эхо Т2-взвешенные изображения покажут повышенную интенсивность сигнала, что связано с отеком и воспалением. Мышечно-сухожильная травма тяжелой степени с сопутствующим кровоизлиянием будет иметь высокую интенсивность сигнала как с Т1-взвешенными изображениями, так и с Т2-взвешенными изображениями.
- Оценка перитендинита — перитендинозная ткань будет отображать повышенное содержание жидкости, которая обнаруживается на спин-эхо-Т2-взвешенных изображениях или короткой последовательности восстановления инверсии Т1 (STIR) в качестве фокуса высокой интенсивности сигнала, окружающего нормальное сухожилие.
- Тендиноз — спин-эхо Т1-взвешенные изображения демонстрируют повышенную интенсивность сигнала в сухожилии, что связано с миксоидной дегенерацией или ангиофибробластической пролиферацией. Спин-эхо-Т2-взвешенные изображения могут показывать аномальный сигнал (обычно меньше, чем на Т1-взвешенных изображениях) или нормальный сигнал.
Необходимо выполнить введение лидокаина в сухожилие ППМ под контролем УЗИ. Если после инъекции достигается уменьшение боли, то диагноз тендинопатии ППМ подтверждается.
Расхождение костей при беременности и родах
Говоря о расхождении костей таза во время беременности и родов, подразумевают растяжение лонного сочленения. В организме женщины вырабатываются гормоны релаксин и пролактин, способствующие отеку и размягчению хрящевой ткани. Связки становятся рыхлыми, а образующиеся щели заполняет суставная жидкость. Все сочленения таза приобретают большую подвижность. Основные перемены приходятся на лобковый симфиз — хрящевое соединение с внутренней полостью. За счет обильного поступления крови его ткани отекают, сочленение и щель становятся больше. В меньшей степени происходит расхождение в области крестца. Таким образом обеспечивается беспрепятственное прохождение ребенка по родовым путям. Чрезмерное размягчение и растяжение лонного сочленения приводит к симфизиту. Патология приводит к боли в районе лобка, изменению походки. Причинами воспаления являются:
- наследственная предрасположенность;
- недостаток кальция, витамина D в организме беременной женщины;
- проблемы с эндокринной системой.
В зависимости от степени заболевания расхождение костей составляет 1-2 см, а при разрыве больше 2 см. Диагностика проблемы выполняется методом УЗИ. Во время беременности назначается ношение бандажа. После родов для сведения костей назначается ношение специального пояса, ограничение движений, прием витаминных комплексов. При значительном расхождении костей рекомендуется приобретение специального ортопедического матраса. Симфизит возникает редко, обычно после родов уровень гормонов возвращается к норме. Хрящевые ткани и связки восстанавливают упругость.
Как выбрать платье на выпускной 2017
Благодаря этому видео уроку «Как выбрать выпускное платье» будущие выпускницы, а также их мамы, бабушки и подружки смогут ознакомиться с рекомендациями ведущих стилистов относительно того, какие именно факторы необходимо учитывать при подборе выпускного платья и каких правил стоит придерживаться. Не секрет, что многие юные леди начинают задумываться о выборе наряда для выпускного вечера задолго до самого мероприятия — иногда даже за год. Единой точки зрения о том, каким должно быть платье для выпускного вечера, не существует, ведь все девушки — разные, у каждой свой стиль, характер и особенности внешности
Поэтому крайне важно не просто слепо следовать модным тенденциям, а постараться сделать так, чтобы выпускной наряд гармонировал с личностью выпускницы, отражал ее индивидуальность и подчеркивал ее внешние достоинства. Многие девушки предпочитают следовать традиционным правилам в выборе платья — выбирают пастельные цвета, легкие ткани, женственные силуэты
Безусловно, это — уже классика, поэтому подобные наряды всегда будут уместны на выпускном балу. Однако, если девушка хочет блеснуть оригинальностью, то вполне можно и покреативить — выбрать более необычные расцветки и фасоны. Как правило, нежелательным считается черный цвет — он может оказаться слишком тяжелым и мрачным для юной девушке во время выпускного бала.
Как выбрать платье по фигуре
Надеемся, что данный видео урок поможет каждой из наших зрительниц сделать правильный выбор в пользу самого красивого и стильного выпускного наряда, который позволит девушке почувствовать себя истинной леди.
Комплекс упражнений с использованием гимнастических скамеек
Гимнастическая скамейка – наиболее подходящий снаряд для выполнения различного рода статических и динамических равновесий.
-
В течение 1-2 мин. занимающиеся ходят по рейке скамьи, применяя различные модификации ходьбы:
перенося вес тела на носки, на пятки, меняя положение рук на верхнее или боковое. - Изначальное положение: стоя, повернувшись передом к скамейке, пятки располагаются вместе, носки разведены, руки внизу. Занимающийся должен установить левую стопу на скамью (нога прямая), а руки поднять вперед ладонями вниз; согнуть левую ногу в колене и сделать упор на нее, а руки зафиксировать на поясе; подняться на скамью двумя ногами, повернувшись направо, и опустить руки; спуститься со скамейки и занять изначальное положение. Следует проделать те же действия, начиная с другой ноги. Сделать упражнение следует от 4 до 6 раз.
- Это упражнение делается стоя на скамейке таким образом, чтобы взгляд был направлен вдоль нее. Занимающийся совершает наклоны туловища, захватывая края скамейки с двух сторон руками. В согнутом состоянии следует задержаться и 2 раза отпружинить, затем разогнуться.
Как происходит увеличение ягодиц
Контурная пластика ягодиц филлерами подразумевает собой совершенно безболезненную и простую процедуру. Больше не нужно прибегать к помощи хирургов, имплантов, наркоза и операций. После филлеров не потребуется долгое восстановление. Вы можете увеличить попу намного проще и быстрее.
Филлер специально предназначен для того, чтобы изменять форму тела. Он отлично подходит для зоны ягодиц. После введения филлера ягодицы приобретают объём, подтянутость и упругость.
.png)
Папа увеличивается исходя из ваших предпочтений, вы можете показать косметологу желаемый результат, и вам сделают попу вашей мечты.
Филлеры помогут тогда, когда не хочется прибегать к помощи хирургов, не хочется долго ходить в зал, корректировать свое питание.
Кроме того, это безопаснее чем физические нагрузки, так как от физических нагрузок вы не всегда можете получить тот результат, которые хотели. Попа может, наоборот, стать плоской, из неё уйдут последние жировые отложения.
Естественно, перед такой процедурой желательно изучить все риски, проконсультироваться со специалистом. Однако, какая процедура подходит большинству представительниц прекрасного пола, получить попу своей мечты могут все.
