9 простых упражнений для укрепления стоп
Содержание:
- Как правильно качать ноги в домашних условиях
- Эффективные упражнения при вальгусной деформации стоп у взрослых
- Питание
- Какую пользу приносит физкультура суставам
- Отеки ног как симптом патологических состояний и заболеваний
- Упражнения от боли в стопах
- Безоперационное лечение переломов
- Открытая репозиция с внутренней фиксацией
- Каковы условия пребывания в Геленк-Клинике?
- Причины
- Упражнения с использованием скакалки
- Как понять, в чем причина
- Разрыв связок голеностопного сустава: типичные симптомы и методы лечения
- Лечение артрита голеностопного сустава
- Как лечить остеопороз суставов
- Структура хрящевой ткани
Как правильно качать ноги в домашних условиях
Многие парни и девушки задаются вопросом о том, как качать ноги дома. Сбалансированное питание – половина успеха на пути к стройным подкачанным бедрам и голеням, ведь оно способствует росту мышц и снижению процента подкожного жира. Правильная техника выполнения упражнений для ног в домашних условиях обезопасит вас от получения травм и от болевых ощущений.
Нужно следовать таким рекомендациям:
- питаться правильно, употребляя много белка, избегая углеводов;
- делать разминку перед тренировкой;
- выбрать режим занятий и придерживаться его;
- подобрать оптимальную нагрузку, длительность, темп тренировки;
- прорабатывать группы мышц равномерно, придерживаясь определенной последовательности;
- со временем увеличить нагрузку, количество повторений, подходов.

Эффективные упражнения при вальгусной деформации стоп у взрослых
Гимнастика при вальгусе стопы взрослых дает неплохой результат, если речь идет о начальной стадии заболевания. Рекомендуется заниматься по несколько раз в день. Эффективный комплекс упражнений при вальгусной деформации стопы следующий:
- «Велосипед» выполняется, лежа на спине на полу. Ноги имитируют движения, характерные для велопрогулок. В момент выпрямления ноги носок вытягивайте вперед, а при сгибании колена тяните на себя. Голени держите параллельно полу. Эти упражнения для вальгусных ног выполняют по 10 раз дважды в день.
- Сядьте на пол. Упритесь руками в поверхность так, чтобы они оказались немного за спиной. Ноги вытяните вперед. По очереди тяните на себя то один носочек, то другой. Сделайте так 10 раз.
- Не меняя позу, разводите пальцы на ногах. Расставьте их как можно шире и постарайтесь удержать подольше. Потом расслабьте ноги. Необходимо 10–15 подходов.
- Следующее упражнение выполняется аналогично предыдущему, но пальцы следует просто сгибать. Повторяйте движения в течение 5 минут.
- «Гусеница» делается, сидя на стуле. Держите осанку. Поставьте ноги ровно перед собой. Согните пальцы, подтяните к ним пятку. Расслабьте ногу и повторите движение. Должны получиться шажки, имитирующие технику передвижения гусеницы.
- Сидя в той же позе, вставьте карандаш между большим и указательным пальцами ноги и рисуйте им что-нибудь в воздухе.
- Поднимите руки вверх и пройдитесь на носочках, а потом на пятках. Уприте руки в бока и походите сначала на внутренней стороне стопы, а затем — на внешней.
- Одно из самых действенных упражнений для исправления вальгуса предполагает потягивание голеностопа на себя из любого положения (встаньте, присядьте или прилягте). Носочки вытяните вперед и пошевелите большими пальцами сначала по очереди, а потом одновременно.
- Сядьте на пол, скрестив ноги по-турецки. Постарайтесь подняться. Если не получается, обопритесь на руки и приподнимайте таз с опорой на наружную сторону стоп. Меняйте ноги (сначала сверху будет одна, а потом другая).
- Присядьте и вытяните ноги. Пальцами постарайтесь собрать и поднять кусок ткани. Также можно перекладывать пальцами небольшие предметы.
- Наберите в ванну воду температурой около 30–40°. На дно положите массажный коврик. Походите по нему. Время процедуры максимум 10 минут.
На выполнение всех упражнений при вальгусной деформации стопы у взрослых достаточно 15–20 минут. Гимнастику делают утром и вечером. Некоторые из этих упражнений при вальгусе можно повторять в течение дня прямо на рабочем месте. Тогда обувь во время занятий снимают, а все движения выполняют на небольшом коврике.
Питание
В вопросе, как укрепить связки голеностопа, мало кто задумывается о питании. Оно должно быть сбалансированным, без вредных продуктов.
Необходимо в первую очередь скорректировать свой вес. Лишник килограммы добавляют нагрузку на голеностопные суставы. Добавьте в пищу продукты, содержащие кальций, например, молоко, сыр, брокколи, йогурт, фундук, лосось, абрикосы и др.
Увеличьте потребление продуктов, содержащих витамин С. Этот витамин очень полезен для связок и сухожилий, он помогает восстанавливать их при травмах. Помимо цитрусовых можно есть киви, клубнику, болгарский перец, шпинат, капусту.
Можно использовать БАДы для восполнения витаминов и минералов, которые организм не получает с пищей.
Какую пользу приносит физкультура суставам
Пользу от физической активности сложно недооценить. Если вы регулярно двигаетесь, позвоночник остается активным и питает суставы, важные группы мышц укрепляются, формируется правильный мышечный корсет. Кроме того:
- активизируется выработка синовиальной жидкости – естественной смазки суставов;
- рассасываются отеки, которые бывают при воспалениях при артрите;
- усиливается обращение крови и лимфы, а также окислительные процессы в мышцах.
Во время тренировок в клетках улучшается обмен веществ. Поэтому даже 10-15 минут необременительной гимнастики принесут огромную пользу вашим суставам.
Отеки ног как симптом патологических состояний и заболеваний
Отеки, вызванные физиологической причиной, как правило, симметричны, то есть они наблюдаются сразу на обеих ногах. Такие отеки – обычно мягкие; если надавить пальцем, то в месте надавливания остаётся след, который исчезает прямо на глазах. При восстановлении нормальных условий физиологически отёки быстро проходят. Отсутствие указанных признаков, особенно, если отёки не проходят в течение суток, — повод обратиться к врачу: в этом случае отёчность, скорее всего, вызвана патологической причиной.
Список заболеваний, проявлением которых может быть отечность ног, обширен. Вот основные из них:
Упражнения от боли в стопах
7. Растяжка для пальцев
Эта растяжка полезна при профилактике или лечении подошвенного фасциита – состояния, которое вызывает боль в пятке при ходьбе, а также затруднение в двигательной функции пальцев ног.
Сядьте на стул, спина прямая, ноги стоят на полу. Положите левую ногу на правое бедро. Потяните пальцы по направлению к лодыжке. Ощущение растяжения должно появляться вдоль нижней части стопы, к пятке. Удерживайте положение 10 секунд.
При появлении болевых ощущений или излишнего напряжения во время растяжки помассируйте среднюю часть стопы. Повторите упражнение по 10 раз на каждую ногу.
8. Упражнение с мячиком для свода стопы
Катание мячика ногами может помочь облегчить дискомфорт в средней части стопы и уменьшить боль, связанную с подошвенным фасциитом.
Сядьте на стул, спина прямая, ноги стоят на полу. Положите на пол перед собой маленький жесткий мяч. Положите одну ногу на мяч и двигайте его вокруг, нажимая сильно, но не испытывая при этом дискомфорт. Мяч должен массировать нижнюю часть стопы. Подобному массажу уделите по 2 минуты на каждую ногу. Если подходящих мячиков дома не оказалось, можно использовать замороженную бутылку воды.

9. Растяжка ахилла
Ахиллово сухожилие – это связка, соединяющая пятку с икроножными мышцами. К несчастью, не так сложно перенапрячь этот важный мышечный узел
Именно поэтому особенно важно сохранять его силу и развивать эластичность. Это может помочь при профилактике травм, при болях в ногах и лодыжках
Встаньте лицом к стене и поднимите руки так, чтобы ладони упирались в стену. Поставьте одну ногу назад, держа колено прямо. Затем согните колено противоположной ноги. Обе пятки прижаты к полу. Двигайте бедра вперед, пока не почувствуете растяжение ахиллова сухожилия и икроножных мышц. Удерживайте положение 30 секунд, затем поменяйте ноги.
Повторите три раза с каждой стороны. Также можно попробовать другой способ растяжки, согнув заднее колено и выдвинув бедра вперед.
Безоперационное лечение переломов
Консервативное лечение возможно лишь когда нет смещения костных фрагментов, а голеностопный сустав остается стабильным. В таком случае больному на 1-2 месяца накладывают гипсовую повязку или предлагают носить ботинок для реабилитационной ходьбы.
Несмотря на доступность и малотравматичность гипсовой иммобилизации она имеет ряд недостатков:
- ограничивает подвижность нижней конечности и затрудняет реабилитацию;
- нарушает периферическое кровообращение;
- вызывает необратимые изменения в нервно-мышечном аппарате голени и стопы.
Чтобы частично нивелировать вред длительной иммобилизации, со второго-третьего дня после наложения гипса человек начинает заниматься лечебной гимнастикой. ЛФК помогает снять отек, улучшить кровообращение в области голеностопа, укрепить мышцы стопы, голени и бедра. А это ускоряет восстановление и препятствует развитию посттравматического остеопороза.
После снятия гипса реабилитация продолжается в течение еще нескольких месяцев. В этот период больному назначают массаж, физиопроцедуры, лечебную физкультуру и т.д. Главная задача этих процедур – укрепить мышцы и связки, улучшить обменные процессы в тканях, нормализовать кровообращение и восстановить функции травмированного сустава.
Открытая репозиция с внутренней фиксацией
Метод применяют для лечения сложных переломов, когда невозможна ручная репозиция отломков и удержание их в нужной позиции с помощью гипса. Чтобы сопоставить костные фрагменты и надежно зафиксировать их, используют погружные элементы и конструкции:
- болты-стяжки;
- винты;
- болты с клеммами-накладками;
- спицы Киршнера;
- болты с гибкой тягой;
- лавсановые ленты и прочее.
Открытая репозиция обеспечивает одномоментное точное сопоставление отломков и их надежную фиксацию. После операции нередко сохраняется ранняя опороспособность конечности, что позволяет нагружать ее вскоре после операции. И тем не менее многие специалисты уверены, что ни один из методов открытой репозиции не может обеспечить полной неподвижности костных фрагментов. Поэтому после операции пациентам требуется дополнительная гипсовая иммобилизация.
Оперативное сопоставление и фиксация отломков имеет и другие недостатки:
- Травмирование мягких тканей в месте проведения хирургического вмешательства.
- Риск развития инфекционных осложнений.
- Вероятность вторичных смещений отломков из-за несостоятельности фиксаторов.
- Высокая частота развития псевдоартрозов.
В ряде случаев закрытые переломы лучше лечить путем скелетного вытяжения или чрескостного остеосинтеза. Эти методы исключают вмешательство травматолога в естественный процесс заживления. Регенерация ускоряется, поскольку врач не удаляет гематому и не повреждает мышцы, сосуды, надкостницу. А противопоставление отломков и растяжение мягких тканей дополнительно стимулирует регенеративные процессы.
Каковы условия пребывания в Геленк-Клинике?

Частная палата в Гелек Клинике в г. Гунделфинген, Германия. joint-surgeon
Во время пребывания в Геленк Клинике Вы находитесь, как правило, в отдельной палате, в которой имеется душ и туалет. Кроме того, мы предоставляем полотенца, халаты и тапочки. Также Вы можете пользоваться сейфом и мини-баром. Все комнаты оснащены телевизором. С собой необходимо взять только медикаменты, удобную одежду и ночное белье. Уход за пациентом осуществляется круглосуточно. Обслуживающий медицинский персонал, а также физиотерапевты Геленк Клиники всегда ответят н а все интересующие Вас вопросы. В основном срок пребывания в стационаре после операции на голеностопном суставе составляет 3 дня. Ваши родственники могут остановиться в близлежащем отеле. О резервации номера с удовольствием позаботятся наши сотрудники.
Причины
Основные этиологические факторы – растяжение или перенапряжение из-за чрезмерной нагрузки на связочный аппарат сустава, что вызывает растяжение или разрыв связок. Перенапряжение возникает из-за повторяющихся микротравм мягкотканых структур, нарушающих локальную капиллярную микроциркуляцию с изменением структуры волокон. Проблема сопровождается инфильтрацией (проникновением) в ткани жидкостей и клеточных элементов.
| Механизм повреждения связок голеностопного сустава. Схема |
Записаться на лечение
Частичные разрывы соединительных волокон происходят из-за неправильного положения стоп, бытовых и спортивных травм. Около 20% людей, чья деятельность требует долго стояния на ногах, жалуются на рецидивы. Среди спортсменов количество суставных травм достигает 50%.
-
При подворачивании подошвы к себе страдают таранно-берцовые мягкотканые структуры.
-
Выворот наружу часто заканчивается растяжением, переломом в медиальной лодыжке или головке малоберцовой кости ниже колена.
-
Подвороты наружной части стопы травмирует латеральную группу, сдерживающую избыточную супинацию лодыжки.
-
При фиксированной ноге и смещении центра тяжести вперед в момент сгибания голени страдает ахиллова сухожилие.
Эпизодически повторяющиеся травмы нарушают стабильность суставов, в итоге приводят к износу костной ткани.
Кроме травматических причин существуют и дегенеративные, возникающие из-за физиологических изменений. С возрастом из-за низкой выработки коллагена снижается структурная плотность, эластичность волокон. Микротравмы и инфекции, деформирующие нагрузки приводят к воспалению и появлению наростов на костях – остеофитов.
Исходя только из симптомов растяжения связок голеностопа, вынести заключение о состоянии больного невозможно. Нужна дифференциальная диагностика, исключающая вывих и внутрисуставной перелом. При отсутствии проведения определенных информативных мероприятий, определяющих степень разрыва и очаг поражения, легко ошибиться в выборе метода терапии.
Диагностика
Прежде чем приступить к лечению растяжения связок голеностопа, больного направляют на рентген. Снимки в двух проекциях с разогнутой и согнутой нижней конечностью помогают составить клиническую картину. Для оценки стабильности таранно-берцовых волокон травматолог параллельно проводит тест. Одной рукой создает сопротивление при движении лодыжки, другой держит пятку и двигает ее вперед. Для определения проблем малоберцовой кости, отрывных переломов плюсневых и таранных костей эксплуатируют более информативные диагностики.
Ультразвуковое обследование
С помощью высокочастотных волн специалисты обнаруживают участки, вовлеченные в патологический процесс. На мониторе можно увидеть признаки растяжения связок голеностопа:
-
Утолщение связки, потерю в жировой клетчатке эхогенности – способности отражать акустический звук за определенный интервал времени.
-
При частичной травме отчетливо видны гематома и набрякшие ткани.
-
При полном разрыве во влагалище сухожилия присутствует жидкость. При этом имеются нарушения в движении волокон, видна их прерывистость. В синовиальной капсуле наблюдается много выпота.
-
При старой травме видны поврежденные соединительные ткани, фиброзные участки.
Если долго не проходит растяжение связок голеностопа дополнительно сканируют мягкие ткани. Это позволяет определить состояние фиброзной капсулы, сосудов, поверхности костей, объем выпота.
Магнитно-резонансное сканирование
Его назначают при отсутствии возможности дифференцировать патологию другими методами. Оно показывает:
-
состояние сухожилий после растяжения связок в голеностопном суставе:
-
переломы;
-
кровоизлияние в суставе (гемартроз);
-
воспаление;
-
артрозные деструктивно-дистрофические изменения;
-
гнойные инфекции и другие патологии.
Упражнения с использованием скакалки
Одними из самых эффективных упражнений для развития связок голеностопа являются упражнения со скакалкой. Прыжки со скакалкой хорошо укрепляют голеностоп. Для большей эффективности не сгибайте колени в прыжках, тогда нагрузка полностью перейдет в нижнюю часть ног.
Заниматься всегда следует в специальной обуви. Скакалку нужно подбирать по росту. Слишком длинная может запутаться, также она сбивает четкость ударом. Заниматься со слишком короткой будет очень неудобно, нужно прилагать усилия, чтобы не задеть ее. Для определения нужной длины есть несколько способов:
- Встаньте на середину скакалки, концы без ручек правильной скакалки должны доходить до пояса, а с ручками — до подмышек.
- Согните скакалку пополам, возьмите оба конца в одну руку. Руку вытяните вперед, на уровне груди. Если скакалка достает до пола, то она вам подходит.
Упражнения со скакалкой имеют ряд противопоказаний. Нельзя заниматься людям с лишним весом, с проблемами сердечно-сосудистой системы, позвоночника, людям с варикозным расширением вен, с травмами коленей, гипертоникам.
Как понять, в чем причина
Заниматься диагностикой должен врач, поэтому при боли и дискомфорте в стопе не стоит откладывать визит к специалисту. Но уже на начальном этапе вы можете самостоятельно сориентироваться по симптомам:
- При артрите сустав воспаляется внезапно, без провоцирующих факторов, например травм. Боль бывает в основном по ночам, при ходьбе исчезает.
- При переломе костей лодыжки повреждаются и костные структуры голеностопа. Видна припухлость, вы испытываете боль при малейшем наступании на стопу.
- При туннельном синдроме происходит сдавливание стенок кровеносных сосудов и корешков нервных окончаний (например, так бывает при сахарном диабете, после травмы или на фоне артроза). Формируются обширные отеки, наблюдается похолодание конечности, которое сменяет локальное повышение температуры.
- При тендините воспаляются сухожилия, появляется отек. Боль возникает при нагрузке на ногу. При отсутствии лечения есть риск присоединения инфекции и разрыва сухожильных волокон.
- При подагре сильная боль беспокоит в основном во время сна. Боль острая, распространяется на всю стопу и отдает в большой палец. Подагра и отложение солей не имеют ничего общего с артрозом по своей природе, за исключением болевого синдрома.
- При переломе кости пятки заметны обширные отеки, гематомы, стопа болит, двигательная активность снижается. Эта проблема актуальна для бегунов и может привести к хроническому болевому синдрому.
- При частичном или полном вывихе утолщается костная ткань голеностопа, пятка выворачивается внутрь. Сустав деформируется, появляются обширный отек и длительная боль.
В отличие от проблем травматического характера, артроз не имеет такой выраженной симптоматики. При дегенеративных изменения в хряще голеностоп болит и несколько ограничен в подвижности. Симптомы часто размыты, поэтому человек не спешит на консультацию к ортопеду, а экспериментирует с гелями, мазями, местными средствами, народной медициной и теряет драгоценное время.
При артрозе видимых признаков – отеков, гематом – не бывает
Разрыв связок голеностопного сустава: типичные симптомы и методы лечения
Зачастую повреждения связок голеностопного сустава происходят во время интенсивных занятий спортом, выполнении физической работы, при прыжках (случайных падениях) с большой высоты. Вероятность травматизма повышается у пожилых, людей, ведущих малоподвижный образ жизни, а также у женщин, которые ходят на каблуках.
Характеризуется разрыв связки голеностопа определенными процессами:
-
растяжение части связочного аппарата в области голени;
-
кровоизлияние в околосуставную часть ноги;
-
смещение самого голеностопного сустава;
-
формирование выраженного отека, гематомы.
Все это сопровождается болевым синдромом различной выраженности, невозможностью опереться на поврежденную конечность. Пациенты ощущают сильную боль при прикосновении, попытке встать. Нередко разрыв связок на ноге голеностоп происходит одновременно с переломом костей стопы. По характеру изменений, спровоцированных механической травмой, выделяют различные степени тяжести повреждений. Как уже упоминалось ранее, к ним относятся: растяжение, частичный надрыв, полный разрыв (отсутствие фиксации стопы), остеоэпифизеолизм (особо сложная травма). Повреждениям подвержены как внутренние (латеральные), так и внешние (медиальные) связки. В зависимости от того, какие из них разорваны наблюдается выворот стопы наружу или внутрь.
Важно понимать, что интенсивность боли при разрыве связок голеностопа не всегда свидетельствует о степени тяжести травмы. Поэтому не позволяет объективно судить о ней
Для адекватной оценки состояния используется инструментальное обследование. Важно понимать, что независимо от уровня выраженности травматическое поражение голеностопа требует врачебного осмотра, поскольку вылечить его самостоятельно не получится.
Лечение артрита голеностопного сустава
Как лечить артрит голеностопного сустава у того или иного пациента, решает врач. Основной задачей лечения артрита голеностопного сустава является устранение болевого синдрома и подавление прогрессирования заболевания. Во время ремиссии проводится реабилитация для восстановления функции голеностопа и стопы.
Индивидуально подобранное комплексное лечение артритов стопы и голеностопа включает в себя медикаментозную терапию, различные виды немедикаментозного лечения и народные средства.
Медикаментозная терапия
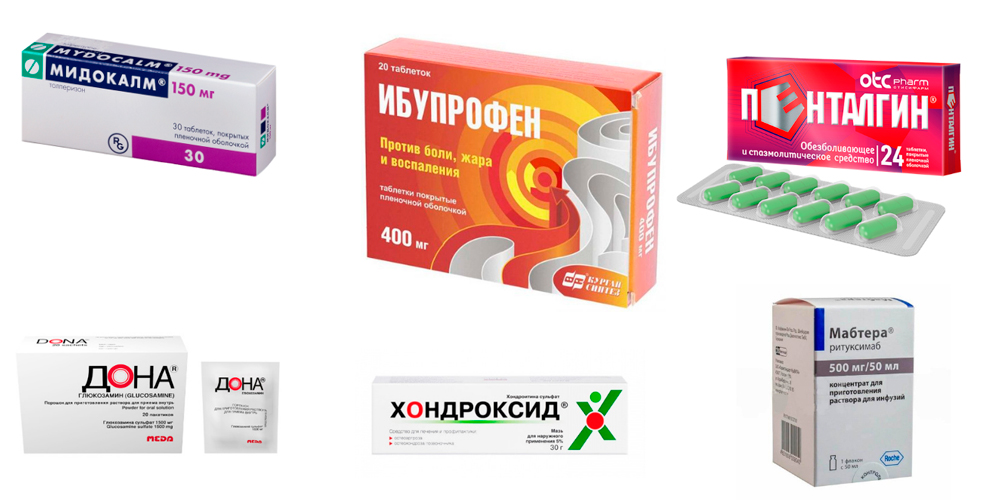 Препараты для лечения артрита голеностопа
Препараты для лечения артрита голеностопа
Подбор лекарственных препаратов зависит от клинической формы артрита суставов стопы и голеностопа, особенностей его течения, наличия у пациента сопутствующих заболеваний.
Для устранения болей, воспаления и отека назначают лекарственные препараты из группы нестероидных противовоспалительных средств – НПВС (Диклофенак, Нимесулид, Ибупрофен и др.). В зависимости от выраженности симптомов лекарство назначается в виде инъекций (уколов), таблеток для приема внутрь, ректальных суппозиториев (по эффективности свечи не уступают инъекционному методу), наружных средств (гелей, кремов, мазей – эмульгель Вольтарен, гель Пенталгин).
При выраженной отечности и болях, не устраняющихся НПВС, назначают глюкокортикостероидные гормоны (ГКС). Их вводят короткими интенсивными курсами, что приводит к быстрому устранению отечности. Часто растворы ГКС вводят непосредственно в суставную полость.
Болевой синдром значительно усиливается за счет мышечного спазма. Чтобы его устранить, назначают миорелаксанты (Мидокалм). Для улучшения обмена веществ в хрящевой ткани применяют хондропротекторы (Хондроксид, Терафлекс, Дона). А для активизации общего обмена – витамины и минералы.
Артрит суставов стопы и голеностопа, в основе которого лежит аутоиммунный процесс, лечат лекарствами, подавляющими активность иммунной системы. Это препараты базисной терапии (Метотрексат, Сульфасалазин, Лефлуномид), а также препараты из группы биологических агентов, в состав которых входят антитела и цитокины (ритуксимаб — Мабтера, Реддитукс).
Если причиной артрита суставов стопы и голеностопа является инфекция, назначают антибиотики.
Немедикаментозные методы
Лечение артрита голеностопного сустава немедикаментозными методами включает:
- Иммобилизацию голеностопа и стопы при выраженных воспалительных процессах. В настоящее время с этой целью чаще всего назначают ношение ортезов – ортопедических устройств, фиксирующих голеностоп и стопу в определенном положении. Ортез эффективно снижает нагрузку на голеностоп, устраняет его дополнительное травмирование при ходьбе. Все это способствует восстановлению функции конечности.
- Физиотерапевтические процедуры – включаются в сосав комплексного лечения артрита на любой стадии. Электрофорез с анальгетиками и ГКС хорошо устраняет отек и боль, лазеро- и магнитотерапия способствуют восстановлению суставной функции.
- Лечебная физкультура (ЛФК) – назначается при лечении артрита стопы и голеностопа сразу после устранения сильных болей и отека, предупреждает развитие анкилозов. Комплекс упражнений назначается врачом и осваивается под контролем инструктора ЛФК. Результатом систематического выполнения упражнений является восстановление функции голеностопа.
- Массаж проводится на стадии ремиссии, улучшает кровообращение, способствует восстановлению суставных тканей.
- Рефлексотерапия (иглоукалывание, моксотерапия, точечный массаж) – отлично снимают воспаление, боль, восстанавливают работу голеностопа и стопы.
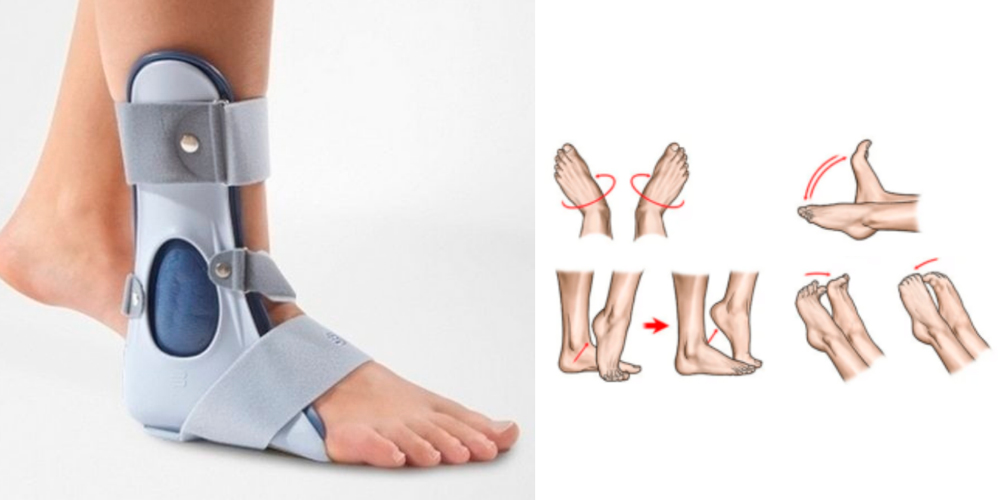 Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Народные методы
Лечение артрита стопы и голеностопа народными методами может входить в состав комплексного лечения по назначению врача:
- растирание; взбить белок одного яйца, добавить по чайной ложке сухой горчицы (без горки) и камфорного масла, 2 чайных ложки водки; смешать, хранить в холодильнике, втирать в область голеностопа и стопы на ночь;
- обезболивающие компрессы; кору вяза высушить, измельчить в порошок, добавить немного воды для получения кашицеобразной массы, выложить на салфетку, приложить к голеностопу, сверху прикрыть полиэтиленом, утеплить и оставить на ночь;
- обезболивающая мазь; смешать в равных объемах высушенные и растертые в порошок листья черной смородины, траву донника, корень одуванчика; 10 г смеси смешать с 40 г вазелина и использовать как обезболивающую мазь.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Как лечить остеопороз суставов
Лечение остеопороза длительное, может растянуться на несколько месяцев. Оно проводится комплексно – корректируется диета, назначаются специальные препараты и физиотерапия. Основные задачи, которые должен решить врач, – это скорректировать кальциевый обмен, устранить боль, повысить плотность костей, не допустить осложнений.
Диета
Необходимо отказаться от алкоголя, кофеина, бросить курить или значительно сократить число выкуриваемых сигарет (минимум вдвое). Обязательно нужно употреблять богатую кальцием пищу. Рекомендуемые суточные дозы кальция:
- дети до 18 лет – 1200 мг;
- женщины фертильного возраста – 800 мг;
- мужчины – 800 мг;
- женщины в период климакса – 1500 мг.
Кроме кальция, нужны фосфор (800-1000 мг в сутки), магний (от 400 до 800 мг), медь (3 мг), витамин D (400 международных единиц), витамины группы В, А, С, К, фолиевая кислота.
Питаться нужно дробно, 4 раза в день и небольшими или средними порциями
Важно есть в одно и то же время
Важно! Для лучшего усвоения кальция из пищи нужны умеренные физические нагрузки. Рацион должен включать 100-150 г белка, не более, иначе будет перегружен ЖКТ
Чтобы получать достаточное количество витамина D, не нужен интенсивный загар. Достаточно каждый день гулять по 30 минут под неярким солнцем
Рацион должен включать 100-150 г белка, не более, иначе будет перегружен ЖКТ. Чтобы получать достаточное количество витамина D, не нужен интенсивный загар. Достаточно каждый день гулять по 30 минут под неярким солнцем.
Таблица рекомендуемых и запрещенных продуктов
| Что необходимо есть при остеопорозе | Запрещенные продукты | |
|
Продукты, богатые кальцием |
|
|
|
Источники магния |
|
|
|
Источники фосфора |
|
|
|
Продукты, богатые медью |
|
|
|
Источники бора (способствует усвоению витамина D) |
|
|
|
Источники витамина D3 |
|
|
|
Продукты с высоким содержание витаминов А, С, К |
|
Упражнения
ЛФК дает очень хороший эффект. Укрепляется мышечный корсет, стимулируется кровообращение в суставах. Подбирать перечень упражнений должен врач строго индивидуально. Однако то, что полезно для всех, без исключения, – это плавание в бассейне.
Медикаментозная терапия
Основные лекарства, которые применяются в рамках терапии:
- Нестероидные противовоспалительные – для снятия боли. Это могут быть «Ибупрофен», «Кетонал», «Найз».
- Препараты кальция – «Кальций D3 Никомед», «Миокальцикс» и др.
- Витамин D в виде добавок – «Ультра-D» и др.
- Замедлители разрушения костей – бисфосфонаты (золедроновая кислота), кальцитонин, эстрогены (для женщин при их дефиците).
- Препараты, стимулирующие образование костной ткани – анаболики, андрогены, гормоны роста.
Физиотерапия
Комплекс физиотерапевтических мероприятий включает общий массаж, парафинотерапию, ультразвук с гидрокортизоном, магнитотерапию, лечение грязями, электрофорез с «Новокаином» (для снятия локальной боли).
Структура хрящевой ткани
Хрящ — это разновидность соединительной ткани, и в организме существует три его вида:
- Гиалиновый (стекловидный) — имеет голубоватый цвет, с высоким содержанием тонких волокон коллагена, покрывает суставные поверхности костей;
- Эластический (сетчатый) — отличается повышенной упругостью и гибкостью, в нем преобладают волокна эластина, он формирует мелкие бронхи, ушные раковины;
- Волокнистый — соединяет сухожилия и связки с гиалиновым хрящом суставной поверхности.
Как и любая ткань, хрящевая состоит из клеток и межклеточного вещества (матрикса), доля последнего в ней значительно преобладает. Матрикс содержит много воды, которая не сжимается, не растягивается, при этом свободно циркулирует в межклеточном пространстве. Именно вода обеспечивает высокую упругость хрящевой ткани, распределяя нагрузки и амортизируя. Еще один важный компонент матрикса — белковые волокна: коллагеновые и эластические. В гиалиновом хряще суставных поверхностей преобладает коллаген, обеспечивающий высокую прочность. Его крупные молекулы, закрученные в тройную спираль, устойчивы к любым деформациям и быстро возвращаются в исходное состояние. Также матрикс содержит глюкозаминогликаны, протеогликаны, гиалуроновую кислоту, которые удерживают воду и участвуют в обменных процессах.
Клетки хряща — хондроциты и их молодые формы хондробласты — играют не менее важную роль: синтезируют все компоненты матрикса и суставной жидкости. Хондроцитов очень мало, всего 1-5%, но именно на них лежит задача по обновлению и восстановлению хряща.
Одно из главных отличий хрящевой ткани – отсутствие сосудов. Как следствие, хрящи должны получать питание альтернативным способом. Синовиальная, или суставная, жидкость снижает трение между суставными поверхностями и обеспечивает питание хрящевой ткани. Поэтому доставку питательных веществ и выведение продуктов распада обеспечивает синовиальная жидкость.
